Анализ системы здравоохранения в россии
Ситуация в системе здравоохранения в России
Охрана здоровья населения является одной из важнейших задач, которую должно решать правительство. В последние годы система здравоохранения переживала и взлеты и падения. Связано это в первую очередь с экономическими кризисами и неизменно растущей инфляцией. Состояние системы здравоохранения оценивается за счет таких факторов как количество и уровень медицинских учреждений, процент смертности от болезней и наличие инноваций. Для объективной оценки ситуации в современной системе здравоохранения уделим внимание именно этим аспектам в данной статье.
Уменьшение количества медицинских учреждений
Многие российские эксперты сошлись во мнении, что в ближайшем будущем количество медицинских учреждений в стране продолжит снижаться. По их мнению, к 2021 году количество больниц в стране может снизиться до уровня 1913 года. Это не простое мнение, а основанный на фактах вывод.
Согласно официальной статистике (данные ЦЭПР), в период с 2000 до 2015 года количество государственных медицинских учреждений в РФ уменьшилось в 2 раза (с 10700 до 5400). В своем докладе группа аналитиков выразила мнение, что если правительство в таком же темпе продолжит закрывать муниципальные больницы (сегодня эта цифра — 353 за год), то к 2022 году их количество достигнет отметки в 3000 учреждений, что сопоставимо с 1913 годом.
Невероятными темпами снижается количество сельских медучреждений: из 4,5 тысяч осталось всего 400 больниц на всю Россию. Таким образом, доступность медицинской помощи для сельских и деревенских жителей свелась почти к нулю, за 40 — 60 км к фельдшеру поедет не каждый и только в экстренной ситуации, поскольку и скорой помощи ждать неоткуда.
Также за данный период сократилось количество больничных коек в стационарах до 1200 тысяч (снижение 27,5%). Хуже всего дела обстоят в сельской местности — здесь снижение достигло критической отметки — 40%. Данные подтверждаются фондом «Здоровье» и лично его директором Э.Гавриловым. Он озвучил печальный факт: только за последние 3,5 года количество больничных коек сократилось на 100 000.

Однако сокращение больничных коек не отражается на доступности и качестве медицинской помощи в стране. Эксперты настаивают, что ключевой показатель — количество госпитализаций. Он, как ни странно, растет. Так, за 2016 год в Москве было госпитализировано почти на 100 тысяч человек больше, чем за 2015 год. По мнению специалистов, каждая больничная койка должна быть загружена минимум на 85%. Если этот показатель ниже, от нее следует избавиться в целях экономии. Такая политика представляется рациональной, ибо оптимизация ресурсов есть ключ к процветанию.
Существует еще один нюанс. Когда в отдельно взятом регионе вспыхивает эпидемия какой-либо болезни (хотя бы банальный грипп) – количества больничных мест порой не хватает. Отсюда вывод – Россия приблизилась к критической отметке количества больничных коек на душу населения. Если динамика продолжится, либо по всей стране вспыхнет эпидемия, требующая госпитализации, то граждане столкнутся с дефицитом медицинской помощи. Оперативно восполнить недостаток в государственных медицинских учреждениях физически будет невозможно.
Снижение смертности от болезней
Согласно российскому центру исследований, в 2016 году сократилось количество смертей от основных заболеваний на 1,2% по сравнению с 2015 годом. Это подтверждает тот факт, что уровень оказания медицинской помощи в России, несмотря на все проблемы, находится на высоком уровне. В 2016 году сократилась смертность от следующих групп заболеваний:
- Органов дыхания — на 7,9%
- Органов пищеварения — на 3,4%.
- Системы кровообращения — на 2,6%.
- От злокачественных новообразований — на 0.6%
- От внешних причин – на 6,5%.
В тоже время увеличилось на 1,2% количество смертей от паразитарных заболеваний и на 7% от остальных недугов (которые не указаны выше). При этом чаще всего в России умирают от заболеваний системы кровообращения — 53,1%. Второе место занимают новообразования (15,5%), третье — внешние причины (9%). Под внешними причинами подразумеваются различные отравления, передозировки и т.д.
Переизбыток управленцев в системе здравоохранения
В департаменте здравоохранения города Чикаго (население 9 млн.) работает всего 8 человек. В такой же организации в Москве (население 15 млн.) — около 2000 человек. Явное численное превосходство управленческого аппарата наблюдается в российской столице, но выливается ли это в уровень медицины? Нет. В стране существует нехватка оборудования и бесплатных медикаментов.
Средняя зарплата чиновников Минздрава составляет 100 тысяч рублей. Если штат будет сокращен до 100 человек (что, кстати, все равно в 12,5 раз больше, чем в городе небоскребов), то ежемесячно будет экономиться сумма в 1900 х 100 000 = 190 000 000 рублей. На эти деньги можно купить 12 аппаратов МРТ (если говорить о простой модели Hitachi Airis Elite 0.3T стоимостью 16 млн. рублей).
Чем еще чреват избыток управляющего аппарата в системе здравоохранения? Во-первых, бюрократическими проблемами. Львиную долю времени врачи тратят на то, чтобы составлять различные отчеты, которые требует управленческая верхушка. Это время они могли бы потратить на помощь больным, вместо этого им приходится постоянно отчитываться перед своим руководством.
Правительство не жалеет денег на зарплаты руководства, зато в бюджете государства не хватает средств на обеспечения населения бесплатной медициной. Так, с 2014 года наблюдается спад финансирования системы здравоохранения:
- 2014 г. — бюджет системы здравоохранения составил 462 млрд. руб.;
- 2015 г. — 406 млрд. руб.;
- 2016 г. — 419 млрд. руб. В данный период времени была сильная инфляция, которая перекрывала увеличение на 13 млрд., поэтому динамика все равно отрицательная;
- 2017 г. — 389 млрд. руб.
Таким образом, можно заметить, что финансирование сферы здравоохранения сокращается быстрыми темпами. При этом министр здравоохранения РФ В. Скворцова 28 сентября 2017 года заявила, что федеральная часть бюджета в 2018 году увеличится на 18,3% и составит 460,3 млрд. руб. Однако будет ли проект бюджета утвержден Госдумой, неизвестно.
Отечественные инновации в сфере медицины
Несмотря на то, что в целом в России дела в системе здравоохранения обстоят не лучшим образом, это никак не отражается на уровне инноваций. Государство всегда славилось великими умами, поэтому даже в тяжелые для экономики годы, в РФ появляются какие-то новые открытия и полезные изобретения. В ТОП-5 медицинских инноваций в стране за 2017 год вошли:
Это экспертная система, позволяющая полностью расшифровать анализ крови, за счет чего диагностировать десятки видов заболеваний. Для этого человеку даже не придется выходить из дома. Все что требуется – ввести данные своего анализа крови на сайте. Взамен сервис предоставит исчерпывающую информацию о состоянии здоровья.
Это некое подобие мобильного телефона, на котором лишь одна кнопка – экстренная помощь. Гаджет оборудован GPS навигатором, который с высокой точностью определяет местоположение человека. Данные поступают в круглосуточный сервисный центр, который связывается с МЧС и другими службами. Такая система призвана помочь пожилым людям и инвалидам, за которыми нет должного ухода.
Это антимикробный сорбционный материал, разработанный томской компанией «Аквелит». Главное его предназначение – защита организма от различных инфекций и вирусов. Это потенциальная альтернатива антибиотикам. Принцип действия основан на естественном механизме подавления микробов внутри повязки. Иными словами, инфекция уничтожается не токсически (под действием антибиотиков) а за счет физических процессов.
Это устройство для помощи людям с ослабленным зрением. Оно устанавливается на груди человека с целью анализа окружающей обстановки. Встроенный речевой адаптер мгновенно сообщает человеку о препятствиях, которые встречаются на его пути, и вариантах как их обойти. Компания Oriense является резидентом международного центра Сколково.
3D Bioprinting Solutions.
Российская лаборатория, которая уже долгие годы занимается разработкой технологии, позволяющей производить трехмерную биопечать. Говоря простыми словами – это технология, позволяющая печатать органы на высокотехнологичных 3D-принтерах. Первая демонстрация данного проекта в работе была проведена летом 2017 года.
Как и во всех развитых странах, в России работают отдельные кластеры, поддерживающие высокотехнологичные стартапы в сфере медицины. Инновации активно внедряются не только в различные сферы здравоохранения, но и в систему взаимодействия между врачом и пациентами. К примеру, сервис «Теледоктор», признанный лучшим стартапом 2014 года, позволяет получить удаленную консультацию от специалиста.
Заключение
Ситуация в системе здравоохранения РФ выглядит двояко: с одной стороны резко снижается количество медицинских учреждений, с другой — смертность от болезней сокращается и на регулярной основе появляются инновационные технологии, способные изменить жизнь человечества к лучшему. В целом наблюдается стремление правительства улучшить обстановку, мешает лишь экономический фактор — элементарная нехватка бюджета.
Система организации здравоохранения в РФ
Согласно Конституции Российской Федерации и Гражданского кодекса, охрана здоровья граждан и укрепление общественного здоровья лежит в основе социальной и экономической политики государства. Выполнение этой важной социальной политики призвана осуществлять государственная система здравоохранения.
Всю профилактическую работу по сохранению и поддержанию санитарно-противоэпидемического состояния в городах, поселках и сельских районах призваны осуществлять подразделения санитарно-эпидемического контроля Минздрава Российской Федерации. Указанная служба осуществляет контроль за качеством питьевой воды, продуктов питания, санитарным состоянием городов, соблюдением гигиенических норм труда, жилища, объектов питания и др. В задачи санитарно-эпидемиологической службы входит приведение профилактических прививок как плановых, так и по эпидемиологическим показаниям при опасности распространения гриппа, кори, полиомиелита, скарлатины и других инфекционных заболеваний.
Под здравоохранением как общественной функциональной системой понимается весь комплекс государственных, коллективно-групповых и личных мероприятий, направленных на защиту жизни и здоровья каждого человека и всего населения. В таком широком плане здравоохранение включает все элементы окружающей природной и социальной среды, в т.ч. и системы непосредственного жизнеобеспечения, а также образ и условия жизни населения, уровень его образования и культуры – все то, что способствует защите жизни и здоровья, максимальному продлению активной творческой жизни человека.
В более узком плане системой здравоохранения называют ту совокупность служб, органов и учреждений, которые непосредственно заняты медико-санитарным делом, изучением здоровья и его нарушений, профилактикой, распознаванием и лечением болезней.
Современная концепция здравоохранения рассматривает его не как социальную сферу, которая финансируется по остаточному принципу, а как сферу жизнеобеспечения и безопасности..
Как система сохранения и укрепления здоровья человека в РФ, здравоохранение включает следующие формы:
— государственная система здравоохранения – обеспечивает возможности обязательного применения медицинскими учреждениями единых наиболее эффективных методов работы, проведения плановых оздоровительных и санитарно-гигиенических мероприятий, а также принципа общедоступности;
— система страховой медицины;
— частная медицина (клиники, кабинеты).
Система здравоохранения имеет два направления:
1. Профилактическое, основной задачей которого является предупреждение ослабления здоровья и развития заболевания.
Включает следующие виды деятельности:
— диспансерный метод, имеющий следующие особенности:
1) активное выявление больных с ранними стадиями заболевания и постоянное наблюдение за ними.
2) активное наблюдение за больными и их систематическое лечение.
3) патронаж – составная часть диспансерного метода – активное систематическое наблюдение за больными в домашней обстановке, изучение социально-бытовых и гигиенических условий их жизни.
Проводится в следующих учреждениях:
а) поликлиники (до 90% больных). Нуждающиеся в лечении после обращения направляются в больницы на госпитализацию.
б) диспансеры: специализированные или кабинеты при поликлиниках (туберкулезные, онкологические, психоневрологические)
Диспансеры являются лечебно-профилактическими учреждениями.
II. Лечебное – выполняют различные клиники, основная задача которых – оказание лечебной помощи с использованием медикаментозных методов лечения, физических методов, оперативного метода в хирургических отделениях.
Особую категорию занимает родильный дом, где оказывают лечебную и профилактическую помощь.
Лечебно-профилактические учреждения здравоохранения:
а) амбулатория – лечебные учреждения, мед. помощь осуществляется в самом учреждении и на дому. От поликлиники отличается меньшим числом специалистов и объемом диагностических исследований.
б) поликлиника – самостоятельное лечебно-профилактическое учреждение, или входит в состав объединения больницы, имеет лаборатории, диагностические кабинеты, процедурный кабинет, прием проводят врачи всех специальностей.
в) здравпункт – на промышленных предприятиях и ФАП в сельских местностях, оказывают первую квалифицированную медицинскую помощь, проводят профилактические осмотры, следят за санитарным состоянием предприятия и соблюдением техники безопасности.
г) диспансер – лечебно-профилактическое учреждение, где находятся под наблюдением больные с определенным заболеванием (туберкулезом, кожно-венерологическим, психоневрологическим, онкологическим заболеваниями). Проводят лечение, профилактику, патронаж больных.
д) женская консультация – лечебно-профилактическое учреждение, где осуществляется лечение и профилактика гинекологических заболеваний, наблюдение за беременными, обучают уходу за новорожденными и личной гигиене.
е) станции скорой помощи – обеспечивают население мед. помощью в острых случаях.
а) больницы – лечебные учреждения для больных, нуждающихся в постоянном лечении и уходе. Строительство больниц осуществляется и расчета 100 коек на 10000 жителей. В зависимости от величины и подчинения различают больницы: республиканские, областные, краевые, городские, районные, сельские; по профилю: общего профиля и специализированные (туберкулезные, инфекционные., психиатрические).
б) госпитали – больница для лечения военнослужащих или инвалидов.
в) клиники – больничные учреждения, где осуществляется стационарное лечение больных и обучение студентов и выполнение НИР.
Главным направлением совершенствования организации здравоохранения становится обеспечение его целостности за счет единых подходов к планированию, нормированию, стандартизации, лицензированию и сертификации. При этом положительное влияние должна оказать система обязательного медицинского страхования как основа финансирования медицинской помощи в рамках государственных гарантий. На федеральном уровне утверждаются методики расчета нормативов обеспечения учреждений здравоохранения материальными, трудовыми и финансовыми ресурсами.
Программы здравоохранения субъектов Российской Федерации включат в себя программы государственных гарантий по обеспечению граждан бесплатной медицинской помощью.
Развитие и совершенствование государственной санитарно-эпидемиологической службы Российской Федерации являются важнейшим условием улучшения охраны здоровья населения страны. В основе законодательства Российской Федерации об охране здоровья граждан закреплен приоритет профилактических мер в укреплении и охране здоровья населения. Министерством здравоохранения Российской Федерации разработан и осуществлен ряд организационных мероприятий, направленных на совершенствование и дальнейшее развитие этой важной сферы деятельности органов и учреждений здравоохранения.
Более 40% россиян заявили о недоверии врачам
Не доверяют поставленному диагнозу или перепроверяют назначения врача 41% россиян, следует из результатов совместного исследования «Качество медицинских услуг: запрос на жесткий контроль» Всероссийского центра изучения общественного мнения (ВЦИОМ) и Центра социального проектирования «Платформа», с которым ознакомился РБК.
Как проводилось исследование
Опрос проводился в декабре 2019 года методом телефонного интервью случайной выборкой стационарных и мобильных телефонов на основе полного списка телефонных номеров, задействованных на территории России. В опросе приняли участие 1600 респондентов в возрасте от 18 лет.
В городах-миллионниках перепроверять диагноз или назначенные лекарства за последние три—пять лет приходилось большему количеству респондентов (48%), чем россиянам из крупных городов численностью 500–950 тыс. жителей (39%).
Чаще за консультациями к другим специалистам с теми же жалобами обращались опрошенные в возрасте от 25 до 44 лет (50%). Доверие врачам выше у россиян старше 60 лет — 73%.
Три четверти опрошенных (75%) считают, что работа медицинских учреждений должна контролироваться независимой структурой, например страховой компанией.
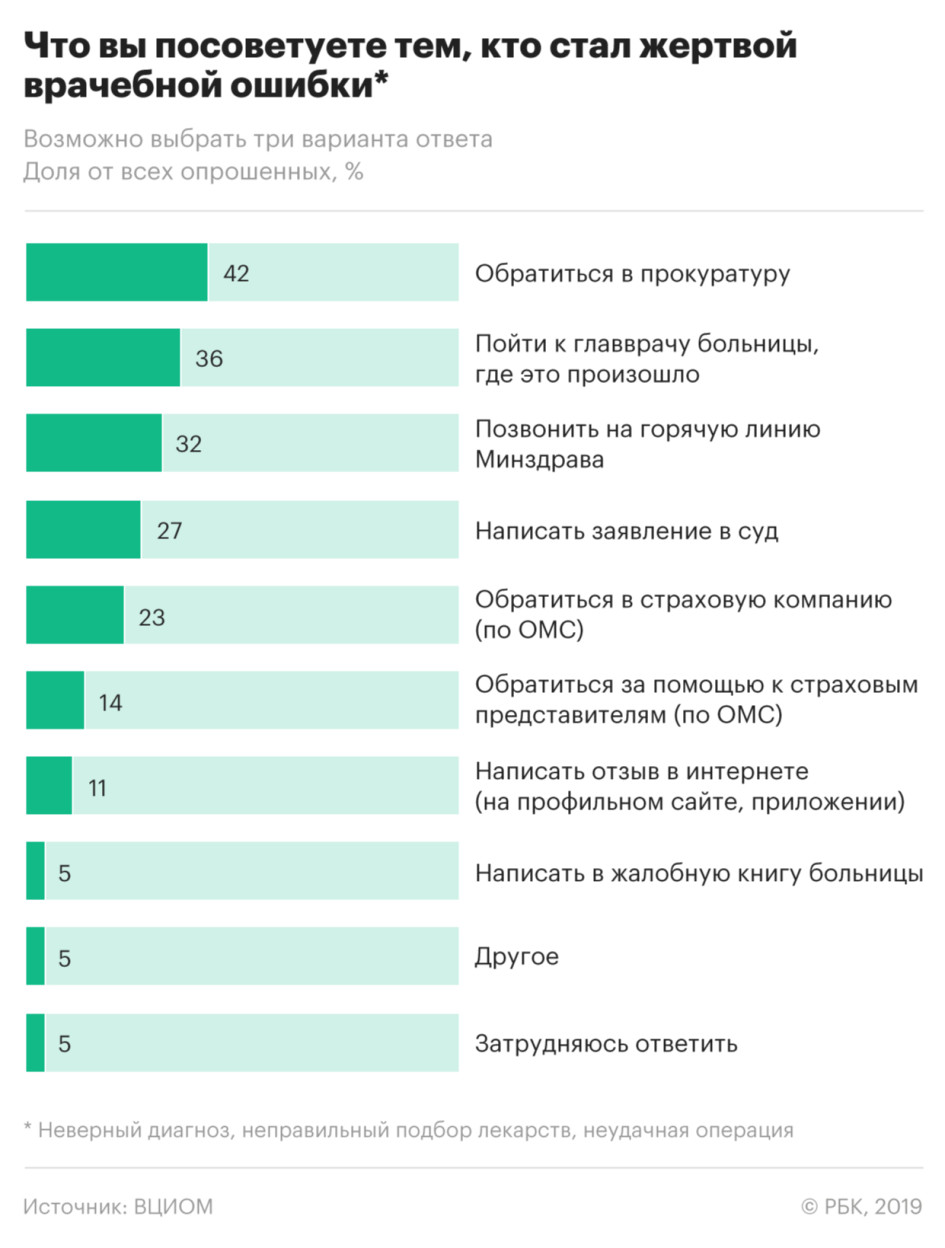
Обратиться в прокуратуру пациенту, который стал жертвой врачебной ошибки (неудачная операция, неверный диагноз, неправильный подбор лекарств), советуют 42% опрошенных россиян. 36% рекомендуют обратиться к главврачу больницы, где была сделана врачебная ошибка, каждый четвертый (27%) советует написать заявление в суд.
Директор по взаимодействию с органами государственной власти ВЦИОМа Кирилл Родин считает, что невысокий уровень доверия системе здравоохранения вызван «сложным состоянием первичного звена медобеспечения». «При этом надо понимать, что уровень естественных опасений в отношении собственного здоровья никогда не позволит этому показателю достигнуть нулевых значений», — отметил в исследовании Родин.
Проблемы здравоохранения в России
По мнению респондентов, в государственной или муниципальной поликлинике наиболее вероятные проблемы — долгое ожидание записи или нахождение в очереди, невозможность получить все необходимые услуги в одном месте, отсутствие нужного специалиста. По шкале от одного до пяти возможность возникновения этих проблем россияне оценили на 3,4 балла.
Наименее вероятно, по мнению опрошенных, столкнуться в государственных или муниципальных поликлиниках с невниманием врача (2,9 балла) и хамством со стороны персонала (2,6).

На вопрос о том, какие именно проблемы российской системы здравоохранения должны решаться в первую очередь, большинство респондентов (39%) назвали нехватку врачей. 33% считают, что решаться должна проблема недостаточной оснащенности медицинских учреждений современным оборудованием. Каждый четвертый россиянин (25%) уверен, что первоочередной проблемой, которую надо решить, является недоступность медицинской помощи (неудобное расположение больниц, дорогие лекарства, услуги).
Как улучшить положение
Качество медицинских услуг могло бы улучшить формирование заработной платы врача, исходя из качества его работы, с этим согласны 38% опрошенных. Еще 35% назвали усиление контроля за профессиональным уровнем врачей мерой по улучшению качества. Треть опрошенных (31%) назвали такой мерой введение персональной ответственности руководителей медицинских учреждений, 24% считают, что усиление контроля госорганов за работой больниц также поспособствует улучшению.
Большинство россиян (61%) обращались за медицинской помощью в городские и муниципальные учреждения по полису обязательного медицинского страхования менее чем год назад, что на 5% выше показателя 2018 года. Чаще всего по полису ОМС лечились молодые люди от 18 до 24 лет (72%) и россияне 60 лет и старше (63%).
По мнению сопредседателя Гильдии защиты медицинских работников Асада Юсуфова, невысокое доверие врачу обусловлено «отсутствием развития» первичного звена здравоохранения. «Первичное звено на сегодняшний день развивается слабо. В муниципальных учреждениях штаты сотрудников не расширяются, а, наоборот, сокращаются, в результате растут очереди, и человек не может получить своевременную помощь, поэтому идет отток в сторону частных клиник. Кроме того, пациенты сталкиваются с отсутствием диагностического оборудования. Даже при адекватном качестве самих врачей возникает проблема с получением услуги», — считает он. Кроме этого, по мнению Юсуфова, в России пока не получает распространения телемедицина, которая «в состоянии хотя бы частично решить вопросы с обеспечением медицинской помощи в глубинке».
Проведенное в 2019 году исследование фонда «Общественное мнение» (репрезентативный опрос россиян от 18 лет, 1500 респондентов из 104 городских и сельских населенных пунктов в 53 субъектах) показало, что 34% опрошенных не доверяют врачам в больницах и поликлиниках. 57% заявили о доверии специалистам, еще 9% затруднились ответить. 54% опрошенных ответили, что больше доверяют государственной медицине.
39% респондентов, которые в мае 2019 года обращались к врачу, остались удовлетворены качеством оказываемых услуг. Однако 41% россиян сочли, что большинство российских врачей обладают низким уровнем квалификации и профессиональных знаний, 38% оценили квалификацию врачей как высокую, 22% затруднились ответить.
Реформа первичного звена
В конце августа 2019 года на совещании с участием вице-премьера Татьяны Голиковой и министра здравоохранения Вероники Скворцовой президент Владимир Путин заявил, что в первичном звене здравоохранения провал. Он призвал пересмотреть подход к укреплению первичного звена, пояснив, что, несмотря на меры федерального центра, подхвата на местах не происходит. Президент поручил Минздраву и правительству до начала октября проанализировать систему, в том числе обратить внимание на зарплату медперсонала.
Скворцова пообещала до конца ноября провести анализ технического состояния и износа зданий медицинских организаций. По словам министра, это позволит региональным властям до конца года утвердить паспорта объектов, требующих обновления, и разработать планы ремонта. Инфраструктурные преобразования, которые должны начаться во второй половине 2020 года, потребуют 50 млрд руб., заявила Скворцова. Позднее президент сообщил, что в течение трех лет с 2020 года на модернизацию будет выделено 150 млрд руб. — по 50 млрд в год.
Понятие системы здравоохранения в России
Понятие системы здравоохранения в России
Здравоохране́ние — государственная отрасль, организующая и обеспечивающая охрану здоровья населения..
Представляет собой совокупность мер политического, экономического, социального, правового, научного, медицинского, санитарно-гигиенического, противоэпидемического и культурного характера, направленных на сохранение и укрепление физического и психического здоровья каждого человека, поддержание здоровой жизни и предоставление медицинской помощи при ухудшении здоровья. Для этого создаются специальные социальные институты.
Основные принципы охраны здоровья граждан
- соблюдение прав граждан в сфере охраны здоровья и обеспечение связанных с этими правами государственных гарантий;
- приоритет интересов пациента при оказании медицинской помощи;
- приоритет охраны здоровья детей;
- социальная защищенность граждан в случае утраты здоровья;
- ответственность органов государственной власти и органов местного самоуправления, должностных лиц организаций за обеспечение прав граждан в сфере охраны здоровья;
- доступность и качество медицинской помощи;
- недопустимость отказа в оказании медицинской помощи;
- приоритет профилактики в сфере охраны здоровья;
- соблюдение врачебной тайны.
Типы ЛПУ, их функции
В целях поддержания здоровья населения, профилактики и лечения, системой здравоохранения предусмотрено создание лечебно-профилактических учреждений (ЛПУ). ЛПУ делятся на 2 типа: амбулатории и стационары.
К амбулаторного типа учреждениям относятся поликлиники, медико-санитарные части, диспансеры, консультации, станции скорой помощи. В них пациент проходит обследование, наблюдение в ЛПУ, получая лечение в домашних условиях.
Амбулаторные типы ЛПУ в свою очередь подразделяются на несколько видов:
1. Поликлиника.Лечебно-профилактическое учреждение, работающее по принципу по территориально-участковому принципу. Включает в себя кабинеты или отдельные по основным врачебным специализациям – терапия, хирургия, офтальмология, оториноларингология, рентгеновская, функциональная и лабораторная диагностика, процедурные и физиотерапевтические кабинеты.
2. Амбулатория.ЛПУ, оказывающее мед помощь в небольших населенных пунктах. Располагает небольшим количеством врачей. Имеет кабинеты: доврачебного приема, электрокардиографического обследования, процедурный.
3. Фельдшерско-акушерский пункт (ФАП) –ЛПУ, оказывающее мед помощь фельдшерско-акушерским персоналом на доврачебном уровне. Имеется процедурный кабинет. ФАПы организуются в населенных пунктах с небольшой населенностью.
4. Медико-санитарная часть.ЛПУ, обслуживающее работников прикрепленного предприятия по цеховому принципу. В МСЧ, как в поликлиниках, присутствуют врачи основных специальностей и специалисты по профессиональной патологии.
5. Здравпункт.Включается в состав медико-санитарной части, но находится на территории предприятия. Основная функция – оказание мед помощи сотрудникам предприятия (чаще–промышленного) вблизи рабочего места. В здравпункте работают средние мед работники по специальностям «лечебное дело» (фельдшер).
6. Диспансер –ЛПУ, оказывающее специализированную мед помощь определенной группе больных. Существуют психоневрологические, наркологические, кожно-венерологические, противотуберкулезные, онкологические, кардиоревматологические, эндокринологические диспансеры. Основная функция диспансеров – диспансеризация и патронаж.
7. Травматологический пункт –ЛПУ, оказывающее экстренную помощь населению при травмах.
К стационарного типа учреждениям относятся: больницы, клиники, родильные дома, госпитали, санатории и хосписы.
Стационарную медицинскую помощь оказывают (больным, которым необходимы систематическое наблюдение, сложные методы исследования и лечения):
больница (может быть многопрофильной и специализированной);
· госпиталь (больница для лечения военнослужащих или инвалидов);
· клиника (больница, где ведется научно-исследовательская работа, обучение студентов, врачей, среднего медицинского персонала);
· санаторий (профилакторий) – учреждение, где проводят долечивание больных;
· родильные дома;
· хоспис — учреждение для оказания паллиативной (симптоматической) медицинской и медико-социальной помощи неизлечимым онкологическим больным.
Отличие по количеству, возможностям и спектру лечебно-диагностических мероприятий.
Различают многопрофильные (специализированные) стационары, предназначенные для лечения больных каким-либо одним заболеванием (например, туберкулезом). Многопрофильные, в состав которых входят отделения различного профиля (например: терапевтические, хирургические, неврологические, эндокринологические и др.)
В стационарные учреждения госпитализируют больных, которые нуждаются в экстренной и специализированной медицинской помощи, а также пациентов, за которыми необходимо постоянное наблюдение (оценка клинического состояния больного, повторные рентгенологическое, электрокардиографическое, эндоскопическое исследования, анализы крови, мочи и т.д.) или применение таких методов лечения, которые невозможны или затруднительны в амбулаторных условиях – на дому в поликлинике (операции, частые внутривенные, внутримышечные, подкожные и другие инъекции, переливание крови и кровезаменителей, физиотерапия и т.п.)
Основные понятия философии СД
СЕСТРИНСКОЕ ДЕЛО – часть медицинского ухода за здоровьем, специфическая, профессиональная деятельность, наука и искусство, направленные на решение существующих и потенциальных проблем со здоровьем в условиях изменения окружающей среды.
СД – как искусство:
— искусство систематически применять знания и умения;
— искусство заботы, требующее творческого воображения, интуиции и артистизма.
СД – как наука есть организованная, систематизированная структура знаний, полученных и проверенных путем исследовательской деятельности; рассуждение о фактах в глубокой и систематической манере.
Научной основой профессиональной деятельности м/с является сестринский процесс.
ПАЦИЕНТ – человек (индивид), который нуждается в сестринском уходе и получает его.
Философия СД рассматривает пациента͵ прежде всего как личность. Сестра, разрабатывающая совместно с пациентом план ухода, может рассчитывать на успешную его реализацию только в том случае, если она понимает и учитывает, что общается с личностью с определенными биологическими, психологическими, социальными и духовными проблемами. Сестра должна быть готова к целостному (холистическому) подходу к человеку.
ОКРУЖАЮЩАЯ СРЕДА – совокупность природных, социальных, психологических и духовных факторов и показателей, которые затрагиваются активностью человека.
Окружающая среда подразделяется на:
— физическую (природную), включающую географическое положение, климат, качество воздуха, воды и т.п.;
— социальную, играющую огромную роль в формировании личности пациента͵ с которым м/с придется работать (семья, школа, рабочий коллектив, друзья и т.д.);
— культурную (духовную), которая включает поведение человека, его взаимоотношения с др. людьми (язык, традиции, обычаи, вера, манеры общения и т.п.).
Учитывая зависимость отокружающей среды, в которой рос, живет и работает пациент, сестре крайне важно строить свои взаимоотношения с ним.
ЗДОРОВЬЕ – динамическая гармония личности с окружающей средой, достигнутая посредством адаптации.
Здоровый человек имеет хорошее самочувствие в рамках физического, социального, психического и духовного аспекта.
Помимо этих четырех базовых крайне важно знать определения и других, существенных для СД понятий:
ЧЕЛОВЕК – целостная, динамическая саморегулирующаяся биологическая система, совокупность физиологических, психологических и духовных нужд, удовлетворение которых определяет рост, развитие, слияние с окружающей средой.
СЕСТРА – специалист, с профессиональным образованием, разделяющим философию СД и имеющий право на сестринскую работу.
Согласно КОДЕКСУ МЕЖДУНАРОДНОГО СОВЕТА СЕСТЕР определены уровни деятельности медицинской сестры:
Функции сестры определяются Европейским региональным бюро ВОЗ по СД и зависят от потребностей общества.
Типы м/с по И. Харди
Венгерский психолог И.Харди обратил внимание на особенности различных типов медицинских сестер, с тем чтобы помочь специалистам увидеть себя со стороны.
Медицинская сестра робот. Большинство медицинских сестер относятся к этому типу. Характерной чертой таких сестер является механическое исполнение своих обязанностей. Они выполняют порученные задания с необыкновенной тщательностью, скрупулезностью, ловкостью и умением. Однако действуя строго по инструкции, такие медицинские сестры не вкладывают в свою работу душу, работают подобно автомату, воспринимают пациента как необходимое приложение в инструкции по его обслуживанию. Их взаимоотношения с больным лишены эмоционального сочувствия и сопереживания. Именно такая медицинская сестра способна разбудить спящего больного, чтобы в назначенное время дать ему снотворное.
Медицинская сестра, играющая заученную роль. Поведение такой медицинской сестры отличается неестественностью, наигранностью. Она как бы исполняет заученную роль, стремясь к осуществлению определенного идеала. Такая медицинская сестра начинает играть роль благодетельницы. Ее поведение становится искусственным, показным. Неестественность в общении мешает ей устанавливать контакты с людьми, поэтому такая медицинская сестра должна сама пройти курс коррекции неадаптивной формы своего профессионального поведения, четко определить профессиональные цели, выработать адекватный стиль общения с пациентом.
«Нервная» медицинская сестра. Эмоционально неустойчивая, вспыльчивая, раздражительная сестра склонна к обсуждению личных проблем, что может явиться серьезной помехой в успешной работе с пациентами. Часто можно видеть хмурую с обидой на лице медицинскую сестру среди ни в чем не повинных пациентов. В лечебном учреждении не должно быть медицинских сестер с таким типом непрофессионального поведения. Это свидетельствует о некачественном профессиональном отборе кадров, огрехах в работе администрации. «Нервная» медицинская сестра —это патологическая личность либо человек, страдающий неврозом.
Медицинская сестра с мужеподобной, сильной личностью. Больные уже издали узнают ее по походке или зычному голосу, побыстрее стараются привести в порядок свои тумбочки и кровати, убрать лишние вещи. Такую медицинскую сестру отличает настойчивость, решительность, возмущение по поводу малейшего беспорядка. В благоприятных случаях медицинская сестра с такой личностью может стать прекрасным организатором, хорошим педагогом. При недостатке культуры, образованности, более низком уровне развития медицинская сестра слишком негибка, часто груба и даже агрессивна с пациентами.
Медицинская сестра материнского типа. Такая медицинская сестра выполняет свою работу с максимальной заботой и сочувствием к пациентам. Работа для таких медицинских сестер — неотъемлемое условие жизни. Забота о пациентах является жизненным призванием. Часто личная жизнь таких медицинских сестер пронизана заботой о других, любовью к людям.
Медицинская сестра-специалист. Такие медицинские сестры благодаря какому-то особому свойству личности проявляют любознательность в определенной сфере профессиональной деятельности и получают специальное назначение. Иногда такие медицинские сестры — фанатики своей узкой деятельности, не способные ни на что, кроме выполнения этой работы, ничем кроме нее не интересующиеся.
Модель Хендерсон
Модель В. Хендерсон , предложенная им в США в 1960 г., а затем дополненная в 1968 г., в большей степени акцентирует внимание сестринского персонала на физиологических, в меньшей — на психологических и социальных потребностях, которые могут быть удовлетворены благодаря сестринскому уходу. Одно из непременных условий этой модели — участие самого пациента в планировании и осуществлении ухода.
Понятие системы здравоохранения в России
Здравоохране́ние — государственная отрасль, организующая и обеспечивающая охрану здоровья населения..
Представляет собой совокупность мер политического, экономического, социального, правового, научного, медицинского, санитарно-гигиенического, противоэпидемического и культурного характера, направленных на сохранение и укрепление физического и психического здоровья каждого человека, поддержание здоровой жизни и предоставление медицинской помощи при ухудшении здоровья. Для этого создаются специальные социальные институты.



